Quali sono gli organi che rendono possibile la fertilità maschile?
Sono chiamati organi genitali maschili (costituiscono i caratteri sessuali primari) e compongono l’apparato genitale maschile. L’apparato genitale maschile si forma nelle prime fasi della vita embrionale per la presenza di un cromosoma X e di un cromosoma Y nel codice genetico proprio del concepito maschio.
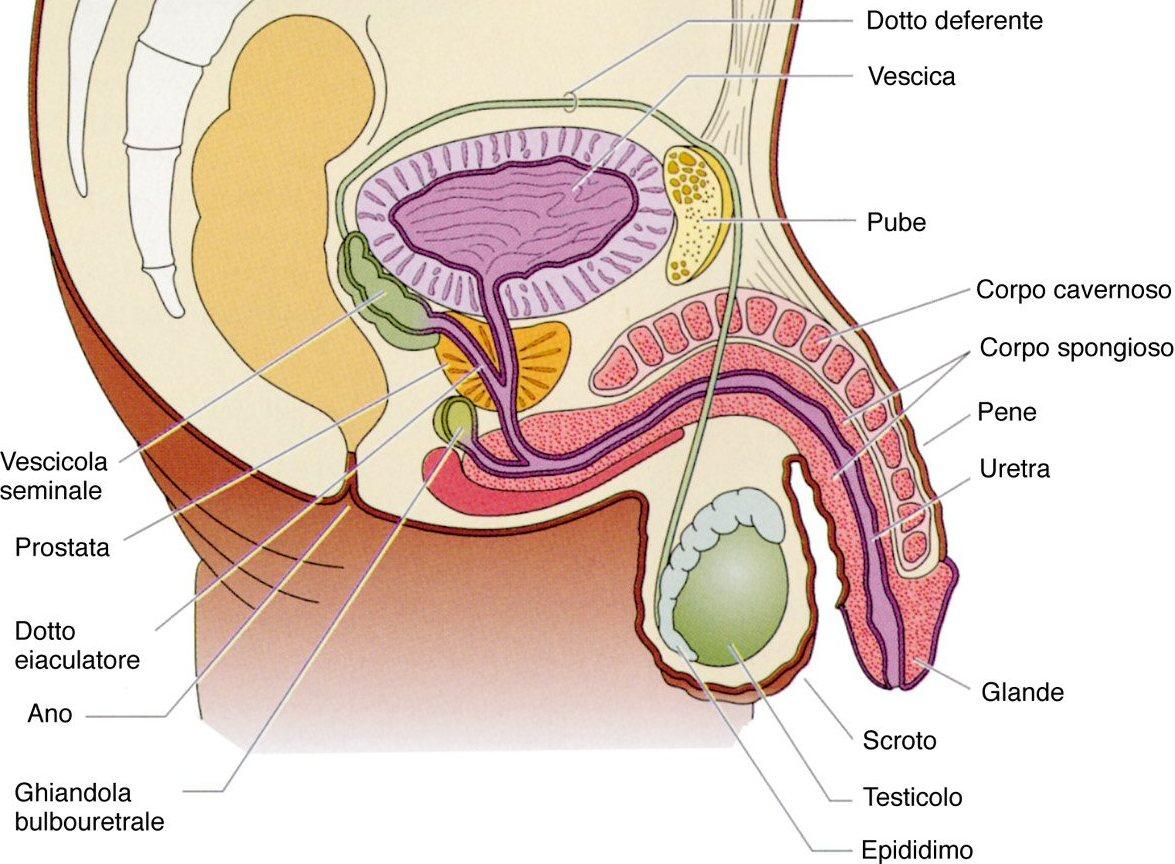
L’apparato genitale maschile è composto da:
strutture esterne:
- pene, che è l’organo della copula;
- borsa scrotale (contenente i due testicoli, gli epididimi e il primo tratto delle vie escretrici);
- canali deferenti;
- vescicole seminali;
- prostata;
- dotti eiaculatori
- prima porzione dell’uretra.
Perché i testicoli sono situati all’esterno del corpo nella borsa scrotale?
La posizione dei testicoli è molto importante, poichè gli spermatozoi riescono a modificarsi fuori dell’organismo dove trovano una temperatura inferiore di un decimo di grado rispetto all'interno del corpo. Quando il testicolo non è nello scroto ma è ritenuto in addome, si parla di criptorchidismo. In questo caso l’organismo forma anticorpi che bersagliano i testicoli, perché non li riconosce come suoi e gli spermatozoi vengono danneggiati con conseguente limitazione della fertilità.
Quali sono le funzioni dell’apparato genitale maschile?
Le funzioni dell'apparato genitale maschile sono:
- produrre, portare a maturazione e conservare gli spermatozoi, cioè le cellule germinali maschili destinate alla fecondazione;
- secernere il liquido seminale che fa maturare, protegge e veicola gli spermatozoi;
- produrre gli ormoni sessuali maschili (sostanze chimiche circolanti nel sangue che hanno la capacità, con la loro presenza e con le loro diverse concentrazioni, di agire su tutte le cellule dell'organismo provocandole a lavorare in un modo specifico), chiamati androgeni;
- permettere la realizzazione del rapporto sessuale e contemporaneamente la deposizione del liquido seminale maschile nella vagina femminile.
L’erezione del pene è necessaria per il rapporto sessuale e per l’espulsione del liquido seminale contenente gli spermatozoi.
Dove vengono formati gli spermatozoi?
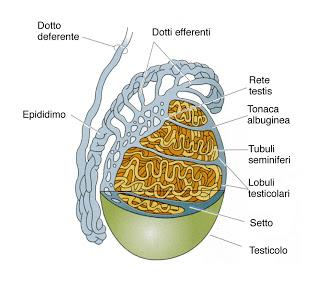 Gli spermatozoi vengono formati nelle gonadi maschili dette testicoli. I testicoli:
Gli spermatozoi vengono formati nelle gonadi maschili dette testicoli. I testicoli:
 Gli spermatozoi vengono formati nelle gonadi maschili dette testicoli. I testicoli:
Gli spermatozoi vengono formati nelle gonadi maschili dette testicoli. I testicoli: - sintetizzano gli ormoni sessuali e cioè testosterone (85%), estrogeni e progestinici (15%);
- producono gli spermatozoi.
Contenuti nello scroto, i testicolo sono suddivisi in moltissimi tubuli seminiferi, formati da due tipi di cellule:
- cellule germinali, che producono gli spermatozoi;
- cellule del Sertoli, che nutrono e proteggono gli spermatozoi.
Fra i tubuli seminiferi si trovano le cellule del Leydig che producono il testosterone.
A che cosa servono gli ormoni maschili?
La produzione ormonale inizia già nelle prime fasi della vita embrionale dell'individuo maschio e questo permette il corretto e armonico sviluppo di tutto l’organismo in senso maschile, agendo anche su muscoli, ossa, cute e tessuto grasso, determinando i caratteri sessuali secondari, che definiscono la fisionomia maschile. Questi stessi ormoni sostengono anche la funzione stessa dei testicoli nell’età adulta, permettendo loro di produrre continuamente grandi quantità di spermatozoi maturi.
La produzione ormonale dei testicoli è sotto la guida di ormoni prodotti nel sistema nervoso centrale e in particolare nell’ipotalamo, che rilascia GNRH, e nell’ipofisi, che rilascia ormone luteinizzante (LH) e ormone follicolostimolante (FSH).
Il gamete maschile: lo spermatozoo
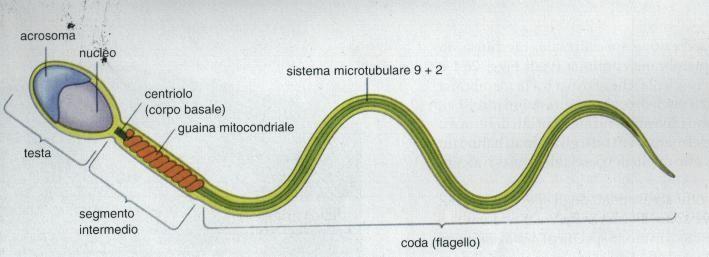
Gli spermatozoi sono prodotti dalla parete dei tubuli seminiferi in modo costante. Si riconoscono tre parti: testa, collo e coda. Nella testa è racchiuso il patrimonio genetico paterno di 23 coppie di cromosomi, di cui una coppia determinerà il sesso del nascituro (nel maschio la coppia sessuale è XY).
Gli spermatozoi sono le uniche cellule dell'organismo umano dotate di motilità propria. Il movimento degli spermatozoi è dovuto alle oscillazioni della coda ed è garantito dall’energia prodotta dai mitocondri, strutture presenti nel collo.
 La produzione degli spermatozoi è controllata da:
La produzione degli spermatozoi è controllata da:
La produzione ormonale dei testicoli è sotto la guida di ormoni prodotti nel sistema nervoso centrale e in particolare nell’ipotalamo, che rilascia GNRH, e nell’ipofisi, che rilascia ormone luteinizzante (LH) e ormone follicolostimolante (FSH).
Il gamete maschile: lo spermatozoo
Gli spermatozoi sono prodotti dalla parete dei tubuli seminiferi in modo costante. Si riconoscono tre parti: testa, collo e coda. Nella testa è racchiuso il patrimonio genetico paterno di 23 coppie di cromosomi, di cui una coppia determinerà il sesso del nascituro (nel maschio la coppia sessuale è XY).
Gli spermatozoi sono le uniche cellule dell'organismo umano dotate di motilità propria. Il movimento degli spermatozoi è dovuto alle oscillazioni della coda ed è garantito dall’energia prodotta dai mitocondri, strutture presenti nel collo.
 La produzione degli spermatozoi è controllata da:
La produzione degli spermatozoi è controllata da:- ormone FSH (follicolostimolante) ed ormone LH (luteinizzante) prodotti dall'ipofisi;
- testosterone ed altri ormoni androgeni prodotti prevalentemente dai testicoli stessi.
Quanti spermatozoi vengono prodotti?
Un uomo adulto e sano produce ogni giorno centinaia di milioni di nuovi spermatozoi, che vanno a sostituire quelli giunti alla fine del loro ciclo vitale. Il ciclo vitale degli spermatozoi dura 72 giorni e si completa nel luogo di immagazzinamento, che è costituito dagli epididimi.
Che cosa avviene con l’eccitazione sessuale?
L’eccitazione sessuale e l’erezione del pene permettono il richiamo degli spermatozoi dagli epididimi e l’attivazione delle ghiandole accessorie a produrre liquidi ricchi di sostanze, che rendono possibile la vita e la mobilità degli spermatozoi. Al momento dell’eiaculazione, il liquido seminale ha un colore bianco opalescente, un volume di 1,5 - 4 ml ed un numero di spermatozoi pari a 15 - 100 milioni / ml.
Quando è considerato fertile il liquido seminale?
Per considerare fertile un liquido seminale secondo l’OMS, gli spermatozoi devono essere almeno 15 milioni / ml. Importante è la loro motilità: è sufficiente che almeno il 25% abbia dei movimenti progressivi. La percentuale di spermatozoi vivi deve superare il 58%. Non esiste inoltre liquido seminale in cui non ci siano spermatozoi anomali, almeno più del 4% devono però essere normali.
La vitalità degli spermatozoi è determinata da alcuni parametri chimico-fisici, tra i quali la temperatura ed il grado di acidità (pH) dell’ambiente. Nello sperma, che contiene oltre agli spermatozoi anche il plasma seminale, la temperatura è compresa tra 37 e 37,5 °C, ci deve essere una leggera alcalinità (ph tra 7 e 7,5) e la disponibilità di zuccheri. Alterazioni anche piccole di questi fattori compromettono la possibilità di sopravvivenza degli spermatozoi.
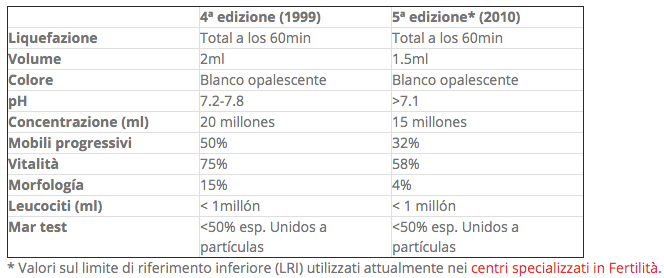
Degne di considerazione anche alcune abitudini della società e i cambi di vita a cui si sottomette come l’alimentazione, l’uso di tabacco, i tossici ambientali, etc. Nella tabella sottostante sono riportati i valori di riferimento accordati durante la 4ª edizione del manuale della OMS confrontati con quella della 5ª ed ultima edizione.
 Quale impresa devono compiere gli spermatozoi deposti in vagina?
Quale impresa devono compiere gli spermatozoi deposti in vagina?
Quando il liquido seminale eiaculato viene in contatto con l’ambiente vaginale, si produce una sua quasi istantanea coagulazione, grazie ad una grande quantità di proteine in esso presenti. Quando il liquido ritorna a liquefarsi, gli spermatozoi riacquistano la loro motilità normale. A questo punto già un terzo degli spermatozoi sono stati uccisi dall’ambiente vaginale.
Gli spermatozoi devono risalire dalla vagina, che ha un ambiente acido ostile alla loro sopravvivenza, e giungere alle tube, per poi entrare in esse. Se in una delle due tube è presente la cellula uovo, lo spermatozoo penetra in essa ed ha luogo la fecondazione. Il momento della fecondazione non coincide necessariamente con il giorno del rapporto sessuale.
Gli spermatozoi nel loro viaggio nell’apparato genitale femminile possono incontrare alcuni ostacoli. Possono trovare l’orificio esterno del collo dell’utero completamente chiuso da un tappo di muco, quando sono deposti in vagina nella fase non fertile preovulatoria e postovulatoria. Invece nel periodo potenzialmente fertile il canale cervicale produce un fluido, il muco cervicale, in cui gli spermatozoi si muovono agilmente e trovano sostanze energetiche che favoriscono il loro ingresso nel canale cervicale, nella cui parte superiore un discreto numero di questi spermatozoi staziona più a lungo (da metà giornata a 2 giorni) per poi risalire nelle tube nel periodo periovulatorio. Ma la gran parte degli spermatozoi si avvia subito verso le tube, sperando d’incontrare una cellula uovo da fecondare. Qualche volta gli spermatozoi possono anche incontrare in questo passaggio anticorpi che possono intaccarli e fermarli. Quando però sono giunti nelle tube, riescono a sopravvivere 72 ore ed anche più. E lungo questo percorso avviene il processo di capacitazione, grazie al quale gli spermatozoi vengono modificati e resi fertili, capaci di fecondare.
La fertilità maschile è costante perché la produzione, maturazione, conservazione e ricambio degli spermatozoi avvengono continuamente. Tuttavia l’uomo non percepisce la sequenza di queste fasi che sono ogni giorno presenti: l’uomo non ha segni né sintomi di questo suo pur grande ed intenso lavoro quotidiano.
La vitalità degli spermatozoi è determinata da alcuni parametri chimico-fisici, tra i quali la temperatura ed il grado di acidità (pH) dell’ambiente. Nello sperma, che contiene oltre agli spermatozoi anche il plasma seminale, la temperatura è compresa tra 37 e 37,5 °C, ci deve essere una leggera alcalinità (ph tra 7 e 7,5) e la disponibilità di zuccheri. Alterazioni anche piccole di questi fattori compromettono la possibilità di sopravvivenza degli spermatozoi.
Degne di considerazione anche alcune abitudini della società e i cambi di vita a cui si sottomette come l’alimentazione, l’uso di tabacco, i tossici ambientali, etc. Nella tabella sottostante sono riportati i valori di riferimento accordati durante la 4ª edizione del manuale della OMS confrontati con quella della 5ª ed ultima edizione.
 Quale impresa devono compiere gli spermatozoi deposti in vagina?
Quale impresa devono compiere gli spermatozoi deposti in vagina?Quando il liquido seminale eiaculato viene in contatto con l’ambiente vaginale, si produce una sua quasi istantanea coagulazione, grazie ad una grande quantità di proteine in esso presenti. Quando il liquido ritorna a liquefarsi, gli spermatozoi riacquistano la loro motilità normale. A questo punto già un terzo degli spermatozoi sono stati uccisi dall’ambiente vaginale.
Gli spermatozoi devono risalire dalla vagina, che ha un ambiente acido ostile alla loro sopravvivenza, e giungere alle tube, per poi entrare in esse. Se in una delle due tube è presente la cellula uovo, lo spermatozoo penetra in essa ed ha luogo la fecondazione. Il momento della fecondazione non coincide necessariamente con il giorno del rapporto sessuale.
Gli spermatozoi nel loro viaggio nell’apparato genitale femminile possono incontrare alcuni ostacoli. Possono trovare l’orificio esterno del collo dell’utero completamente chiuso da un tappo di muco, quando sono deposti in vagina nella fase non fertile preovulatoria e postovulatoria. Invece nel periodo potenzialmente fertile il canale cervicale produce un fluido, il muco cervicale, in cui gli spermatozoi si muovono agilmente e trovano sostanze energetiche che favoriscono il loro ingresso nel canale cervicale, nella cui parte superiore un discreto numero di questi spermatozoi staziona più a lungo (da metà giornata a 2 giorni) per poi risalire nelle tube nel periodo periovulatorio. Ma la gran parte degli spermatozoi si avvia subito verso le tube, sperando d’incontrare una cellula uovo da fecondare. Qualche volta gli spermatozoi possono anche incontrare in questo passaggio anticorpi che possono intaccarli e fermarli. Quando però sono giunti nelle tube, riescono a sopravvivere 72 ore ed anche più. E lungo questo percorso avviene il processo di capacitazione, grazie al quale gli spermatozoi vengono modificati e resi fertili, capaci di fecondare.
La fertilità maschile è costante perché la produzione, maturazione, conservazione e ricambio degli spermatozoi avvengono continuamente. Tuttavia l’uomo non percepisce la sequenza di queste fasi che sono ogni giorno presenti: l’uomo non ha segni né sintomi di questo suo pur grande ed intenso lavoro quotidiano.
