I progestinici sono costuituiti da:
- la minipillola
- i progestinici iniettabili deposito
- gli impianti sottocutanei
LA MINIPILLOLA
 La minipillola, costituita da piccole dosi di solo progestinico, assunte senza interruzione, ha una buona efficacia nell’evitare la nascita di nuove vite umane (Indice di Pearl teorico: 0,3 gravidanze / 100 utenti / anno; Indice di Pearl tipico: 9 gravidanze / 100 utenti / anno), assicurata dai due principali meccanismi d’azione:
La minipillola, costituita da piccole dosi di solo progestinico, assunte senza interruzione, ha una buona efficacia nell’evitare la nascita di nuove vite umane (Indice di Pearl teorico: 0,3 gravidanze / 100 utenti / anno; Indice di Pearl tipico: 9 gravidanze / 100 utenti / anno), assicurata dai due principali meccanismi d’azione:1. alterazioni dell’endometrio, che presenta note di atrofia tali da non consentire l’annidamento dell’embrione (= aborto) (1) (2) (3);
2. luteolisi: il corpo luteo regredisce precocemente, per cui i tassi plasmatici di progesterone appaiono ridotti (=aborto) (4);
3. alterazioni del muco cervicale, che diviene più scarso e meno penetrabile da parte degli spermatozoi;
4. alterazioni della motilità tubarica e delle secrezioni tubariche (5) (6);
5. blocco ovulatorio, presente in meno del 60 % dei cicli. Con il desogestrel (Cerazette, Nacrez) il blocco ovulatorio pare possa avvenire molto più frequentemente (in circa il 99% dei cicli).
Non tutte le donne possono utilizzare la minipillola, perché ci sono controindicazioni assolute all'uso dei progestinici ed avvertenze e precauzioni da valutare assieme al medico.
La minipillola fa aumentare l’incidenza delle gravidanze extrauterine (7). L’effetto collaterale principale è rappresentato da alterazioni del ciclo mestruale, che possono interessare fino al 60% delle utenti: amenorrea (assenza di mestruazioni), perdite ematiche intermestruali, vere e proprie emorragie uterine. Provoca, inoltre, una riduzione del desiderio sessuale, astenia, tendenza alla depressione, nausea, dolori al seno, acne, aumento del peso corporeo.
I PROGESTINICI INIETTABILI DEPOSITO
I Progestinici Iniettabili Deposito, sotto forma di iniezioni bimestrali (Noretisterone enantato 200 mg), trimestrali (Medrossiprogesterone acetato 150mg) o semestrali (Medrossiprogesterone acetato 250-300 mg), hanno un’efficacia molto alta nel limitare il numero delle nascite (Indice di Pearl teorico: 0,2 gravidanze / 100 utenti all’anno; Indice di Pearl tipico: 6 gravidanze / 100 donne all’anno) (8), assicurata dai seguenti meccanismi d’azione:
1. blocco ovulatorio, eliminando il picco ovulatorio di LH e di FSH (nel 40% dei casi in modo irreversibile);
2. alterazioni dell’endometrio (9) (10) (11);
3. alterazioni del muco cervicale;
4. alterazioni della motilità tubarica.
Quartararo così scrive “Il meccanismo d'azione dei progestinici deposito consiste nell'inibizione dell' ovulazione: questo fenomeno è realizzabile perché il progestinico viene somministrato a dosi molto elevate. Ma esso agisce anche modificando altri parametri della fertilità: rende, infatti, il muco cervicale scarsamente permeabile, l'endometrio inadatto all'annidamento e altera la motilità tubarica. I progestinici deposito consentono una sicurezza contraccettiva molto elevata, almeno pari a quella della pillola estroprogestinica" (2).
 Le iniezioni bimestrali, trimestrali o semestrali di progestinici deposito hanno le stesse controindicazioni, gli stessi effetti collaterali della minipillola, con in più il blocco irreversibile dell’ovulazione e l’amenorrea nel 40% delle utenti dopo un anno d’uso. Si è notato anche una riduzione della densità minerale ossea direttamente proporzionale alla durata di utilizzo, per cui non è consigliato l’uso alle donne che presentano un aumentato rischio per l’osteoporosi (familiarità, assunzione a lungo termine di corticosteroidei, eparina o anticonvulsivanti, malassorbimento intestinale, ipertiroidismo, iperparatiroidismo, fumo, abuso di alcool o caffeina, anoressia o bulimia) (12).
Le iniezioni bimestrali, trimestrali o semestrali di progestinici deposito hanno le stesse controindicazioni, gli stessi effetti collaterali della minipillola, con in più il blocco irreversibile dell’ovulazione e l’amenorrea nel 40% delle utenti dopo un anno d’uso. Si è notato anche una riduzione della densità minerale ossea direttamente proporzionale alla durata di utilizzo, per cui non è consigliato l’uso alle donne che presentano un aumentato rischio per l’osteoporosi (familiarità, assunzione a lungo termine di corticosteroidei, eparina o anticonvulsivanti, malassorbimento intestinale, ipertiroidismo, iperparatiroidismo, fumo, abuso di alcool o caffeina, anoressia o bulimia) (12).Il 13 novembre 2014 la Pfizer Inc., la Bill & Melinda Gates Foundation e la Children’s Investiment Fund Foundation (CIFF) hanno annunciato un accordo che amplierà l’accesso al contraccettivo iniettabile della Pfizer, Sayana®Press (medrossiprogesterone acetato), per le donne più bisognose in 69 paesi più poveri del mondo. Attraverso questa collaborazione di organizzazioni dei settori pubblico e privato Sayana®Press sarà venduta a $1 per dose agli acquirenti qualificati, che posso aiutare le donne più povere di questi paesi ad avere l’accesso al contraccettivo a costi ridotti o nulli. Più di 200 milioni di donne nei paesi in via di sviluppo vogliono ritardare la gravidanza o prevenire una gravidanza indesiderata, ma non usano alcun metodo contraccettivo. Dal Summit di Londra sulla pianificazione familiare a luglio 2012, la comunità mondiale ha lavorato insieme verso un obiettivo ambizioso e realizzabile: fornire 120 milioni di donne nei 69 paesi più poveri del mondo dell’accesso ad informazioni e servizi di pianificazione familiare volontaria entro il 2020. Il consorzio di donatori del settore pubblico e privato e le organizzazioni umanitarie di questa collaborazione includono: PATH (13) (14), il Dipartimento per lo sviluppo internazionale del Regno Unito (DFID), il Fondo delle Nazioni Unite per la popolazione (UNFPA) e l’Agenzia per lo sviluppo internazionale degli Stati Uniti (USAID).
Questa nuova formulazione del DMPA (104 mg) della Pfizer con sistema di iniezione unijet pre-riempito a dose singola da ripetere ad intervalli di 13 settimane (± 7 giorni) è stato ideato proprio per rendere più facile la diffusione nei paesi in via di sviluppo, in alcuni dei quali (Uganda) è stata avviata una campagna per l’auto inoculazione. Sayana®Press è approvata dall’EMA ed in alcuni Paesi che aderiscono a FP2020 (Bangladesh, Burkina Faso, Kenya, Niger, Nigeria, Senegal, Uganda nonché in alcuni paesi dell’America Latina e nella regione dell’Asia-Pacifico).
Non è approvata e disponibile negli Stati Uniti d’America. L’accordo sopra riportato, che potrebbe apparire un gesto di generosità di una industria farmaceutica a favore delle donne più povere che abitano nei paesi più poveri del mondo, se viene analizzato attentamente risulta una fonte di grande guadagno per la ditta farmaceutica che, rinnovando la formulazione ad un prodotto di eredità, quindi senza bisogno di investire nella ricerca di una nuova sostanza, si trova aperto un potenziale mercato di circa 500 milioni di dollari/anno ed uno strumento di grande maneggevolezza nelle mani delle agenzie impegnate nel controllo mondiale delle nascite nei paesi in via di sviluppo, che - non curanti delle controindicazioni e degli effetti collaterali - osano anche affidarlo all’auto-inoculazione.
GLI IMPIANTI SOTTOCUTANEI
Nexplanon è un contraccettivo ormonale sottocutaneo. Si tratta di un bastoncino morbido, flessibile, lungo 4 cm e largo 2 mm, che viene inserito a livello sottocutaneo nella parte interna del braccio. È realizzato con una plastica speciale denominata etinil-vinil-acetato e al suo metabolita attivo del desogestrel. Ha una durata di azione di 3 anni, alla fine dei quali deve essere rimosso, prima nelle donne obese. L’efficacia degli impianti sottocutanei sia teorica che tipica è riferita molto alta (Indice di Pearl: 0,05 gravidanze / 100 donne / anno; 0,24 al primo anno di follow-up e 0,34 al terzo anno di follow-up).
 Nel foglietto illustrativo è menzionato solo l’effetto sul muco cervicale e sulla maturazione della cellula uovo, ma tra i possibili rischi si legge nel documento reso disponibile dall’AIFA il 01/03/2017: “Gravidanza extrauterina: se rimani incinta mentre usi NEXPLANON, hai una probabilità leggermente più alta che la gravidanza sia ectopica (che si verifica fuori dall'utero) rispetto alle donne che non usano il controllo delle nascite. Sanguinamento vaginale insolito o dolore allo stomaco (addominale) può essere un segno di gravidanza ectopica. La gravidanza ectopica è un'emergenza medica che spesso richiede un intervento chirurgico. Le gravidanze ectopiche possono causare gravi emorragie interne, infertilità e persino la morte. Chiamare immediatamente il proprio medico se si pensa di essere incinta o di avere un dolore allo stomaco inferiore (addominale) inspiegabile" (15). Il che ci fa pensare che, anche se in modo più efficace, l’impianto sottocutaneo ha gli stessi meccanismi d’azione della minipillola, per cui come la minipillola, le iniezioni depot di progestinici e le spirali medicate al progestinico vanno annoverati tra le sostanze potenzialmente abortive.
Nel foglietto illustrativo è menzionato solo l’effetto sul muco cervicale e sulla maturazione della cellula uovo, ma tra i possibili rischi si legge nel documento reso disponibile dall’AIFA il 01/03/2017: “Gravidanza extrauterina: se rimani incinta mentre usi NEXPLANON, hai una probabilità leggermente più alta che la gravidanza sia ectopica (che si verifica fuori dall'utero) rispetto alle donne che non usano il controllo delle nascite. Sanguinamento vaginale insolito o dolore allo stomaco (addominale) può essere un segno di gravidanza ectopica. La gravidanza ectopica è un'emergenza medica che spesso richiede un intervento chirurgico. Le gravidanze ectopiche possono causare gravi emorragie interne, infertilità e persino la morte. Chiamare immediatamente il proprio medico se si pensa di essere incinta o di avere un dolore allo stomaco inferiore (addominale) inspiegabile" (15). Il che ci fa pensare che, anche se in modo più efficace, l’impianto sottocutaneo ha gli stessi meccanismi d’azione della minipillola, per cui come la minipillola, le iniezioni depot di progestinici e le spirali medicate al progestinico vanno annoverati tra le sostanze potenzialmente abortive.Nel foglietto reso pubblico dall’AIFA il 23/02/2018 (16) si nota un’attenuazione marcata di questo rischio “Gravidanze ectopiche. Con i contraccettivi tradizionali a base di solo progestinico la protezione nei confronti delle gravidanze ectopiche non è altrettanto buona come con i contraccettivi orali combinati ed è stata associata alla frequente comparsa di ovulazioni durante l’impiego di questi metodi. Nonostante il fatto che Nexplanon inibisca l’ovulazione, qualora la donna presenti amenorrea o dolore addominale, nella diagnosi differenziale si deve tenere conto dell’eventualità di una gravidanza ectopica”. Nonostante non siano cambiate le caratteristiche del prodotto in commercio.
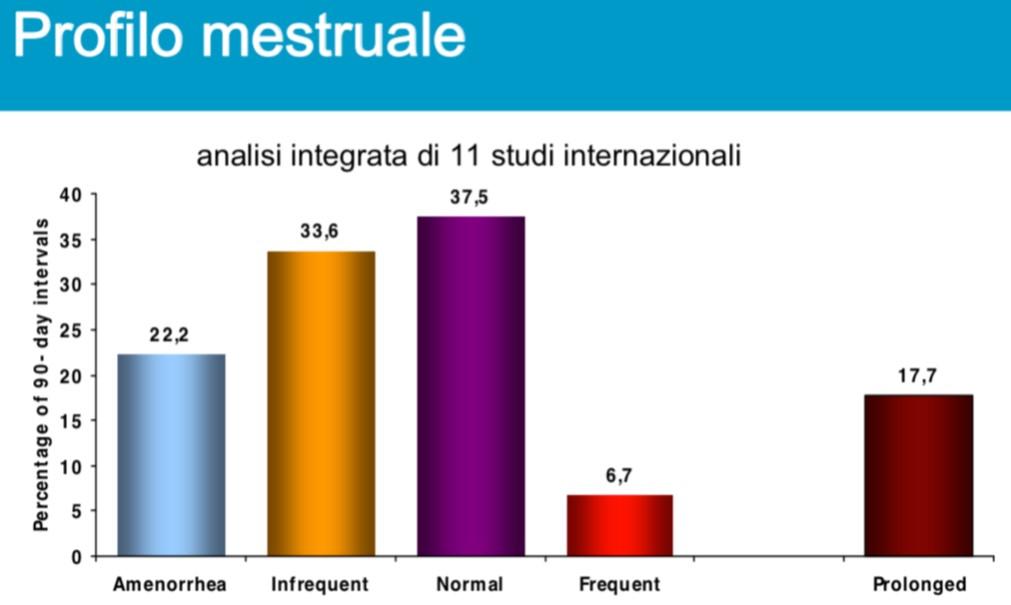 Anche gli effetti collaterali e le controindicazioni sono gli stessi della minipillola: il 16% delle utenti sono indotte a chiederne la rimozione durante il primo anno di uso. In particolare le perdite ematiche sono più abbondanti / più prolungate e/o più frequenti, come riportato dalla figura a lato. Assieme alle minispirali medicate al progesterone, sono i contraccettivi (LARC, contraccettivi a lunga azione reversibili) più sponsorizzati da AOGOI - Associazione Ostetrici Ginecologi Ospedalieri Italiani (17), pur avendo un meccanismo di azione prevalentemente abortivo ed un’interruzione d’uso prima di 12 mesi del 16% gli impianti sottocutanei e del 20% le spirali medicate al progesterone!
Anche gli effetti collaterali e le controindicazioni sono gli stessi della minipillola: il 16% delle utenti sono indotte a chiederne la rimozione durante il primo anno di uso. In particolare le perdite ematiche sono più abbondanti / più prolungate e/o più frequenti, come riportato dalla figura a lato. Assieme alle minispirali medicate al progesterone, sono i contraccettivi (LARC, contraccettivi a lunga azione reversibili) più sponsorizzati da AOGOI - Associazione Ostetrici Ginecologi Ospedalieri Italiani (17), pur avendo un meccanismo di azione prevalentemente abortivo ed un’interruzione d’uso prima di 12 mesi del 16% gli impianti sottocutanei e del 20% le spirali medicate al progesterone!Nel foglietto illustrativo di Nexaplanon al punto 4.4 "Avvertenze speciali e precauzioni di impiego" c’è una voce: “Cisti ovariche. Con tutti i contraccettivi ormonali a bassa dose si verifica sviluppo follicolare e occasionalmente, il follicolo può continuare a crescere oltre le dimensioni attese in un ciclo normale. Di norma questi follicoli ingrossati scompaiono spontaneamente. Spesso essi sono asintomatici; in alcuni casi sono associati a lieve dolore addominale. Raramente è richiesto un intervento chirurgico”.
Torna indietro
(1) De Cecco L, 1981, Attualità in ginecologia, ostetricia e medicina perinatale vol. 1, CG Edizioni Medico Scientifiche, Torino
(2) Quartararo P, 1995, Dalla parte della donna, Cofese Edizioni, Palermo
(3) Wang JD, 1998, Proceedings of the International conference on reproductive health
(4) Bellone F, Bruni V, 1990, Ginecologia dell’infanzia e dell’adolescenza, SEU, Roma
(5) Li HZ, K, 2004, Effect of mifepristone on the expression of cytokines in the human Fallopian tube, Molecular Human Reproduction, 10 (7), 489-493
(6) Christow A, K, 2002, Effect of mifepristone and levonorgestrel on expression of steroid receptors in the human Fallopian tube, Molecular Human Reproduction, 8(4), 333-340
(7) Goldzieher JW, 1992, Contraccezione ormonale pillole, iniettabili, impianti, edizione italiana a cura di Benagiano G, CIC Edizioni Internazionali
(8) Arisi E, Bruni V, Di Spiezio Sardo A, Dubini V, Gubbini G, Parazzini FE, 2014, Italian guidelines on the effective and appropriate use of intrauterine contraception, Italian Journal of Gynecolgy & Obstetrics, 26(4), 7-20
(9) Benagiano G, Primiero FM, 1992. La contraccezione, in La Clinica Ostetrica e Ginecologica. Volume secondo. Ginecologia. Principi di diagnosi e terapia, curato da Candiani GB, Danesino V, Gastaldi A, Ed. Masson, Milano
(10) Ros A, Zanconato G, 1983, La contraccezione. Fondamenti scientifici, Libreria Cortina, Verona
(11) Emperaire JC, 1988, Manuale di endocrinologia ginecologica, Cofese, Palermo
(12) , Medroxyprogesterone acetate (Depo-Provera) and bone mineral density loss, CMAJ,
(13) PATH, 2012, The power to prevent pregnancy in women’s hands: DMPA-SC injectable contraception, https://www.path.org/articles/dmpa-sc/, accesso del 22 marzo 2020
(14) PATH, 2018, Self-injection best practices: Designing family planning programs that work, https://www.path.org/articles/dmpa-sc-best-practices/, accesso del 22 marzo 2020
(2) Quartararo P, 1995, Dalla parte della donna, Cofese Edizioni, Palermo
(3) Wang JD, 1998, Proceedings of the International conference on reproductive health
(4) Bellone F, Bruni V, 1990, Ginecologia dell’infanzia e dell’adolescenza, SEU, Roma
(5) Li HZ, K, 2004, Effect of mifepristone on the expression of cytokines in the human Fallopian tube, Molecular Human Reproduction, 10 (7), 489-493
(6) Christow A, K, 2002, Effect of mifepristone and levonorgestrel on expression of steroid receptors in the human Fallopian tube, Molecular Human Reproduction, 8(4), 333-340
(7) Goldzieher JW, 1992, Contraccezione ormonale pillole, iniettabili, impianti, edizione italiana a cura di Benagiano G, CIC Edizioni Internazionali
(8) Arisi E, Bruni V, Di Spiezio Sardo A, Dubini V, Gubbini G, Parazzini FE, 2014, Italian guidelines on the effective and appropriate use of intrauterine contraception, Italian Journal of Gynecolgy & Obstetrics, 26(4), 7-20
(9) Benagiano G, Primiero FM, 1992. La contraccezione, in La Clinica Ostetrica e Ginecologica. Volume secondo. Ginecologia. Principi di diagnosi e terapia, curato da Candiani GB, Danesino V, Gastaldi A, Ed. Masson, Milano
(10) Ros A, Zanconato G, 1983, La contraccezione. Fondamenti scientifici, Libreria Cortina, Verona
(11) Emperaire JC, 1988, Manuale di endocrinologia ginecologica, Cofese, Palermo
(12) , Medroxyprogesterone acetate (Depo-Provera) and bone mineral density loss, CMAJ,
(13) PATH, 2012, The power to prevent pregnancy in women’s hands: DMPA-SC injectable contraception, https://www.path.org/articles/dmpa-sc/, accesso del 22 marzo 2020
(14) PATH, 2018, Self-injection best practices: Designing family planning programs that work, https://www.path.org/articles/dmpa-sc-best-practices/, accesso del 22 marzo 2020
(15) AIFA. 2017, https://farmaci.agenziafarmaco.gov.it/aifa/servlet/PdfDownloadServlet?pdfFileName=footer_000764_034352_FI.pdf&retry=0&sys=m0b1l3, accesso del 22 marzo 2020
(16) AIFA, 2018, https://farmaci.agenziafarmaco.gov.it/aifa/servlet/PdfDownloadServlet?pdfFileName=footer_001117_034352_RCP.pdf&retry=0&sys=m0b1l3, accesso del 22 marzo 2020
(16) AIFA, 2018, https://farmaci.agenziafarmaco.gov.it/aifa/servlet/PdfDownloadServlet?pdfFileName=footer_001117_034352_RCP.pdf&retry=0&sys=m0b1l3, accesso del 22 marzo 2020
(17) AOGOI, 2016, Aborto. AOGOI: In Italia evitabile 1 su 4 con maggiore attenzione ai bisogni delle donne, Associazione Ostetrici Ginecologi Ospedalieri Italiani, https://www.quotidianosanita.it/lavoro-e-professioni/articolo.php?articolo_id=39314, accesso del 22 marzo 2020
